Цервицит шейки матки: симптомы, лечение, особенности диагностики
С воспалительными заболеваниями половых органов сталкивается большинство женщин. Особенности строения женской половой системы таковы, что инфекция быстро распространяется от влагалища к внутренним половым органам. Цервицит переходит в воспаление эндометрия и яичников. Нередко последствиями являются осложнения беременности или даже бесплодие. Хроническое воспаление становится причиной предракового заболевания. Важно укреплять иммунитет, разумно использовать контрацепцию, регулярно обследоваться у врача, чтобы уберечься от подобных опасностей.
Содержание:
- Что такое цервицит
- Опасность цервицита у беременных
- Причины возникновения цервицита
- Виды и формы цервицита
- Симптомы и признаки цервицита
- Диагностика цервицита
- Лечение цервицита
- Профилактика цервицита
Что такое цервицит
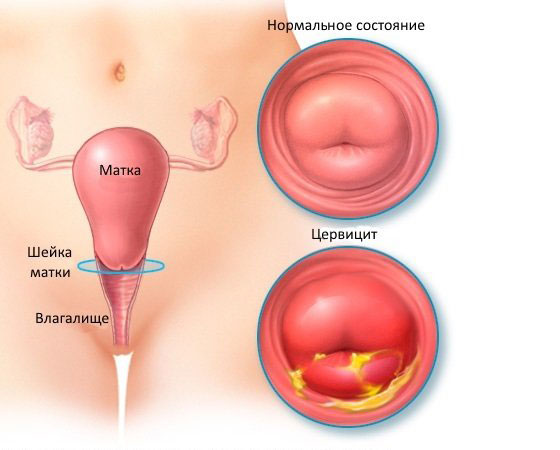
Цервицитом называется заболевание шейки матки, связанное с воспалением ее слизистых оболочек. При переходе цервицита в хроническую форму процесс распространяется на соединительную ткань (строму). Если воспаляется еще и мышечная ткань шейки матки, то возникает так называемый эндомиометрит.
Эпителий цервикального канала (эндоцервикса), соединяющего полость матки с влагалищем, по структуре отличается от эпителия, выстилающего ту часть шейки, которая находится непосредственно во влагалище (экзоцервикса). В зависимости от того, в каком отделе шейки матки возникает воспаление, различают, соответственно, эндоцервицит и экзоцервицит.
Возраст женщин, у которых обнаруживается цервицит шейки матки, в 70% случаев составляет 20-40 лет, и лишь 30% женщин - это те, у кого наступила менопауза.
Заболевание необходимо обязательно лечить, так как при переходе его в хроническую форму происходит утолщение стенок матки, сужение просвета шеечного канала. Это может стать причиной бесплодия. Распространение воспаления в трубы и яичники также ведет к невозможности зачатия, возникновению внематочной беременности, гормональным расстройствам.
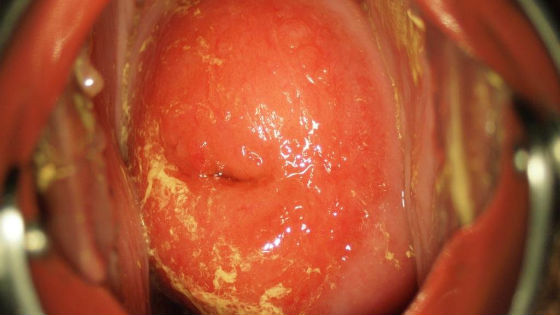
Опасность цервицита у беременных
Цервицит связан с разрушением слизистой пробки, защищающей матку от проникновения инфекции из влагалища. Вероятность заболевания и перехода воспалительного процесса в хроническую форму увеличивается из-за неизбежного снижения иммунитета в этот период (это предотвращает отторжение плода).
При наличии цервицита у беременных возрастает риск возникновения таких осложнений, как выкидыш, преждевременные роды. Возможно заражение плода, что приводит к неправильному развитию, появлению уродств, внутриутробной гибели, смерти новорожденного в первые месяцы жизни.
Большую угрозу цервицит представляет на ранних сроках беременности, когда у плода формируются органы и системы. Чаще всего у женщины происходит выкидыш. Если острый цервицит возникает в середине или конце беременности, у ребенка могут появиться гидроцефалия, заболевания почек и других органов. Поэтому, планируя беременность, женщина должна заранее вылечиться от цервицита, укрепить иммунитет. Лечение проводится обязательно, так как риск осложнений очень велик.
Видео: Опасность половых инфекций при беременности
Причины возникновения цервицита
Воспалительный процесс в шейке матки может иметь инфекционную природу или возникать по причинам, не связанным с проникновением микробов и вирусов.
Инфекционные причины заражения
Шейка матки отделяет стерильную полость матки от влагалища, микрофлора которого в норме содержит полезные лактобактерии и условно-патогенные микроорганизмы. Полезные молочнокислые бактерии создают здоровую среду, препятствующую размножению возбудителей болезней. Причинами цервицита инфекционного происхождения являются:
- Размножение условно-патогенных бактерий. Условно-патогенными называют микроорганизмы, которые всегда присутствуют в кишечнике и мочеполовых органах человека в небольших количествах, не принося вреда. Но при определенных условиях они начинают безудержно размножаться, что приводит к болезни. К ним относятся, например, стафилококки, стрептококки, кишечная палочка, грибки, гарднереллы. Они вызывают воспаление вульвы и влагалища, распространяющееся на шейку матки. Инфекция может попадать во влагалище непосредственно из прямой кишки и мочевыводящих органов.
- Заражение вирусами папилломы человека и генитального герпеса.
- Заражение половыми инфекциями (трихомонадами, возбудителями гонореи, микоплазмами, хламидиями и другими).
Неинфекционные причины цервицита
К таким причинам относятся:
- опущение шейки матки и влагалища;
- травмы шейки матки (разрывы при родах или во время абортов, а также повреждения в ходе выскабливания и прижигания, вызывающие образование рубцов);
- несоблюдение правил гигиены, использование неподходящих гигиенических средств;
- частое спринцевание растворами, вызывающими пересушивание слизистой и нарушение микрофлоры;
- изменение состава слизистой при использовании гормональных препаратов заместительной терапии или противозачаточных средств;
- псевдоэрозия шейки матки, то есть перемещение клеток цилиндрического эпителия цервикального канала в область плоского эпителия влагалищного отдела шейки. Такое происходит во время абортов, родов или операций.
Способствует возникновению воспаления шейки матки снижение иммунитета, наличие опухолевых заболеваний, бесконтрольный прием антибиотиков.
Видео: Диагностики и лечение цервицита
Виды и формы цервицита
Существуют различные виды цервицита шейки матки.
Гнойный цервицит. Источниками воспаления бывают гонококки, уреаплазмы, палочки трахомы. Инфекция передается половым путем, поражает слизистую цервикального канала (цилиндрический эпителий). Если происходит смещение цилиндрических клеток в область плоского эпителия (появляется эктопия шейки матки), то гнойный процесс распространяется и на смещенные участки. Процесс может затрагивать также строму, отделяющую слизистую от мышц. Инфекция попадает в другие органы малого таза и становится причиной их воспаления.
Вирусный цервицит. Воспаление вызывается вирусом папилломы человека (ВПЧ) или возбудителем генитального герпеса (специфическими инфекциями). Папилломы или герпес могут возникать как внутри шеечного канала, так и на влагалищной поверхности шейки. Характерным признаком является сильный зуд в области шейки и боли внизу живота. Чаще всего такая разновидность цервицита возникает у женщин детородного возраста, живущих половой жизнью.
Бактериальный цервицит. Процесс воспаления распространяется на все участки слизистой оболочки шейки матки: как на внутренние, так и на ее влагалищный сегмент. Причиной является бактериальный вагиноз, то есть развитие условно-патогенных бактерий во влагалище из-за недостатка в микрофлоре полезных молочнокислых бактерий. При таком заболевании отсутствует опасность заражения полового партнера. Однако, если во влагалище попадает еще и половая инфекция, заболевание переходит в гнойную форму.
Атрофический цервицит. Так называют разновидность заболевания, при которой происходит уменьшение толщины слизистых оболочек шейки матки (атрофия). Причинами возникновения такого процесса могут быть как специфические (гонококк, трихомонада, вирус герпеса и ВПЧ), так и неспецифические инфекции (стафилококки, стрептококки).
Кроме того, цервицит такого вида возникает из-за травматического поражения слизистой во время аборта или выскабливания.
Кистозный цервицит. Происходит воспаление желез, расположенных в цилиндрическом эпителии, увеличение его объема, образование множества кист в слизистой и повреждение ее поверхности. Такой вид – это запущенная стадия заболевания, при которой наблюдается сочетание различных видов инфекции.
Болезнь часто протекает в острой форме с ярко проявляющимися симптомами. При отсутствии лечения воспаление становится хроническим, переходит на железы и поражает слизистую вглубь. При этом лечение затрудняется тем, что внешние признаки болезни сглаживаются, диагностировать цервицит труднее. Нередко его удается обнаружить только на поздней стадии, когда воспаление переходит на придатки матки.
Симптомы и признаки цервицита
В некоторых случаях даже острый цервицит трудно заметить, так как он протекает без болей или других явных симптомов. Однако в тяжелой форме острое воспаление может вызвать появление обильных гнойных выделений с неприятным запахом. Возникают тянущие боли в нижней части живота, в пояснице. Появляются выделения с примесями крови, особенно после полового акта, который также становится болезненным. Ощущается зуд в половых органах. Возможно повышение температуры тела, тошнота и головокружение. Наблюдается частое болезненное мочеиспускание.
Признаками заболевания в острой стадии являются отек и покраснение слизистой на поверхности влагалищного сегмента шейки. При обследовании обнаруживается выпячивание слизистой шеечного канала в наружную область. На ней имеются мелкие кровоизлияния и язвочки.
При переходе заболевания в хроническую форму выделения становятся менее обильными, так как нарушается выработка слизи железами цервикального канала. Мутные выделения содержат примеси крови. Женщина чувствует постоянную ноющую боль в пояснице.

Степень проявления заболевания зависит от типа инфекции. При заражении гонококками проявления, например, сильнее, чем при хламидиозе. Если возникновение цервицита связано с вирусом герпеса, то на слизистой имеются отдельные язвочки, рыхлые участки ярко-красного цвета.
При наличии хронического цервицита отеки слизистой уменьшаются. Возможно перемещение наружного эпителия шейки в цервикальный канал. Цвет слизистой – ярко-розовый. Обнаруживаются кисты и пузырьки, содержащие лимфу и кровь. Воспаление распространяется на соседние ткани.
Диагностика цервицита
Так как явные симптомы цервицита шейки матки могут и отсутствовать, то для своевременного выявления и диагностики этого заболевания большое значение имеет регулярное посещение врача с профилактической целью.
Для обследования применяются следующие методы:
- Осмотр шейки матки с помощью зеркал. При этом замечают изменение цвета влагалищного сегмента шейки, наличие гнойного налета, кровоизлияний, язвочек, а также появление отека.
- Анализы мазка из шейки для исследования под микроскопом и обнаружения в нем возбудителей инфекции.
- Бактериологический посев содержимого мазка, позволяющий определить тип микробов и чувствительность к антибактериальным препаратам.
- ПЦР и ИФА. Этими методами исследования мазка можно определить наличие возбудителей специфических инфекций и оценить их количество.
- Кольпоскопия. Посредством оптического увеличения и освещения влагалища и канала шейки матки с помощью кольпоскопа изучается состояние слизистых оболочек.
- Лабораторный анализ мазка на содержание лейкоцитов, эритроцитов и лимфоцитов позволяет оценить степень воспаления неинфекционной природы.
В хронической стадии цервицита в мазке обнаруживаются разрушенные клетки эпителия. Дополнительно проводятся общие анализы крови и мазка на лейкоциты, а также анализ на ВИЧ.
Видео: В каких случаях применяются различные анализы мазка
Лечение цервицита
Лечение цервицита заключается в устранении причин заболевания, борьбе с воспалением и укреплении защитных сил организма.
Для уничтожения болезнетворных микроорганизмов применяются антибиотики, противовирусные и противогрибковые препараты. При обнаружении в организме женщины вируса папилломы лечению уделяется особое внимание, так как поражение половых органов с повышенной вероятностью может привести к образованию злокачественных опухолей. В первую очередь назначаются препараты-иммуномодуляторы (интерферон, циклоферон, иммунал).
Применяются вакцины, таблетки и мази, позволяющие очистить слизистую от папиллом. Однако существует опасность возникновения рецидивов, поэтому женщине рекомендуется регулярно проходить гинекологические осмотры.
Нередко избавиться от папиллом можно только хирургическим путем. Такое лечение часто применяется для устранения хронического цервицита любой природы. Используются такие методы, как лазерная деструкция, криотерапия, химическое прижигание, электродеструкция, радиоволновая коагуляция.
Иногда при лечении цервицита требуется одновременное устранение урологических заболеваний.
Примечание: Если причиной воспаления слизистой являются половые инфекции, то одновременно должен лечиться половой партнер женщины.
Для того чтобы ускорить восстановление слизистой и улучшить гормональный фон, применяются препараты эстрогенов и прогестерона.
После устранения воспаления назначаются средства, содержащие полезные бактерии, необходимые для поддержания нормального состава микрофлоры влагалища. Используются свечи лактобактерин, кипферон, а также вагинальные таблетки гинофлор.
Видео: Заболевания шейки матки при наличии вируса папилломы человека. Методы лечения шейки матки
Профилактика цервицита
Важнейшими профилактическими мерами, позволяющими снизить вероятность заболевания цервицитом, являются правильный гигиенический уход за наружными половыми органами, использование презервативов при половых контактах. Правильно подобранные противозачаточные средства помогают избежать абортов, возможного травмирования шейки матки и инфекционного заражения. Необходимо вовремя лечить кишечные и урологические заболевания.