Стимуляция овуляции: показания, методы, возможные последствия, противопоказания
Нередко причиной того, что женщине никак не удается забеременеть, является отсутствие овуляций в менструальных циклах. Сбой в гормональной системе приводит к тому, что яичники работают неполноценно, яйцеклетки не созревают или не могут выйти из фолликулярной оболочки. Современные препараты и репродуктивные технологии позволяют справиться с проблемой бесплодия даже в тех случаях, которые раньше считались безнадежными. Для проведения стимуляции овуляции используются препараты, восстанавливающие гормональный фон. Особенно необходимо данное лечение при подготовке к ЭКО.
Содержание:
- Для чего проводится стимулирование овуляции
- Противопоказания
- Предварительное обследование
- Как проводится стимуляция работы яичников
- Побочные действия и возможные последствия
- Эффективность искусственной стимуляции
- Применение народных средств

Для чего проводится стимулирование овуляции
Диагноз «бесплодие» ставится в том случае, когда при регулярной половой жизни без использования противозачаточных средств молодая женщина не беременеет в течение 1 года и дольше. Причин бесплодия может быть несколько (недоразвитие половых органов, заращение маточных труб и другие).
Стимуляцию проводят лишь в том случае, когда у женщины наблюдается бесплодие из-за отсутствия овуляции (разрыва фолликулов и выхода из них зрелых яйцеклеток). Целью лечения является усиление выработки гормонов, необходимых для нормального протекания процессов цикла и полноценного созревания фолликулов и яйцеклеток.
Показаниями к проведению искусственной стимуляции овуляции являются:
- Поликистоз яичников (заболевание, при котором из-за неправильного развития фолликулов их стенки утолщаются, овуляция не происходит, а неразорвавшиеся фолликулы превращаются в кисты).
- Подготовка к проведению искусственного оплодотворения (стимулирование овуляции гарантирует получение качественных яйцеклеток).
- Наличие у женщины, страдающей бесплодием, таких признаков, как слабое телосложение или ожирение.
Примечание: Обследуя пациентку по поводу бесплодия, врачи обязательно обращают внимание на ее конституцию. Неестественная худоба отражается на работе яичников. Нехватка питательных веществ (в частности, жиров) приводит к тому, что выработка половых гормонов резко снижается. Это делает невозможным созревание яйцеклеток, приводит к отсутствию овуляций. Ожирение также нередко становится причиной невозможности забеременеть, но, как правило, бесплодие бывает связано с наличием поликистоза яичников.
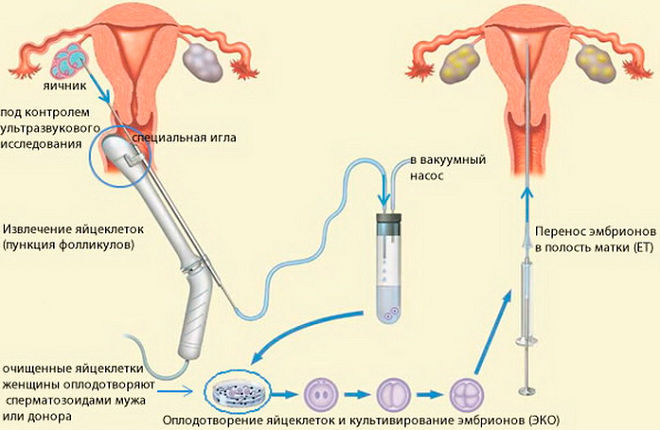
Противопоказания
Стимуляция овуляции не проводится, если наряду с отсутствием овуляторных циклов у пациентки имеются заболевания матки или происходит заращение маточных труб. В этом случае повышается вероятность наступления внематочной беременности.
Если у женщины уже была ранее внематочная беременность, то стимулирование овуляций ей противопоказано. Стимуляцию не проводят при наличии воспалительных заболеваний матки и яичников, а также значительных нарушений строения этих органов.
Противопоказаниями являются серьезные заболевания почек и сердца, при которых беременность и роды могут представлять угрозу для жизни пациентки. Процедуру не проводят в том случае, когда у женщины имеются заболевания щитовидной железы или гипофиза, а также генетические отклонения, способные спровоцировать нарушение развития плода.
Лечение не проводят, если возраст пациентки приближается к климактерическому, у нее наблюдается истощение яичников. Прежде чем назначить стимулирование овуляций, необходимо убедиться в том, что бесплодна именно женщина, а не ее муж.
Предупреждение: Неоднократное проведение стимуляции (более 6 раз) может привести к истощению овариального запаса и наступлению преждевременной менопаузы.
Предварительное обследование
Для того чтобы оценить шансы на эффективность проведения стимуляции овуляции и убедиться в отсутствии противопоказаний, проводится обследование пациентки. Оно позволяет выбрать нужные препараты, определиться с их дозировками и схемой применения.
Обязательно проверяется качество спермы полового партнера (делают спермограмму), чтобы понять, способна ли женщина зачать от него естественным путем. В случае, когда пара не может зачать ребенка из-за низкого качества спермы у мужчины и ановуляторных циклов у женщины, то ей предлагают после стимулирования овуляции провести искусственную инсеминацию. Во время такой процедуры сперма вводится в полость матки с помощью специального катетера.
Обследование женщины проводится инструментальными и лабораторными методами.
Инструментальные исследования
Перед тем как назначается стимуляция овуляции, заключение об общем состоянии здоровья дает терапевт (с учетом проведения ЭКГ и рентгена грудной клетки, общих анализов крови и мочи). Затем проводятся следующие диагностические процедуры:
- УЗИ матки и других органов малого таза для определения их размеров, наличия возможных патологий.
- Рентген матки, заполненной контрастным раствором, для определения проходимости маточных труб (гистеросальпингография).
- Фолликулометрия – ультразвуковое исследование состояния фолликулов, которое позволяет проследить за их ростом, обнаружить наличие или отсутствие доминантного фолликула. Исследование проводится наружным датчиком, который прикладывается к животу (абдоминально) или с помощью влагалищного датчика (трансвагинально). На протяжении цикла, начиная примерно с 7 дня от его начала, УЗИ проводят регулярно через каждые 2-3 дня.
- Диагностическая лапароскопия. Она проводится, если имеются подозрения на наличие трубной непроходимости (чаще всего такую диагностику сочетают с хирургическим лечением).
Обязательно оценка овариального резерва (запаса яйцеклеток в яичниках). Ее осуществляют с помощью УЗИ (на 2 день цикла). О снижении запаса говорит слишком небольшой размер яичников и формирование малого числа фолликулов.
Лабораторные исследования
Перед началом осуществления стимуляции овуляции проводятся анализы крови на ВИЧ, сифилис, гепатиты В и С. Берется мазок из влагалища и шейки матки для обнаружения возбудителей различных инфекций. Проводится микробиологическое и ПЦР-исследование содержимого мазка. Проверяется также клеточный состав слизистой (делается ПАП-тест). Это позволяет убедиться в отсутствии онкологического заболевания.
Обязательно проводится исследование крови на эстрадиол и андрогены, гормоны гипофиза (ФСГ, ЛГ, пролактин), щитовидной железы. Определяется также уровень АМГ (антимюллерова гормона) – вещества, которое вырабатывается в растущих фолликулах. По содержанию АМГ в крови судят о состоянии овариального запаса. Подобный анализ позволяет избежать гиперстимуляции яичников (опасного осложнения).
Подобные исследования позволяют понять, нужно ли проводить предварительное лечение каких-либо заболеваний, можно ли женщине в принципе проводить процедуру стимулирования.
Видео: Медикаментозное стимулирование овуляции
Как проводится стимуляция работы яичников
Женщине рекомендуется еще до проведения стимуляции овуляции соблюдать определенную диету с целью регулирования массы тела, а также обратить особое внимание на укрепление организма (заниматься спортом, отказаться от курения и приема спиртных напитков).
Медикаментозная терапия
Проводится витаминотерапия с использованием комплексных препаратов, содержащих фолиевую кислоту, витамины А, С, Д и Е, а также йодид калия. Такие вещества нужны не только для здоровья самой женщины, но и для предотвращения патологий развития у плода.
Необходимо помнить о том, что избыток витаминов вреден так же, как и их дефицит. Например, витамин С в больших дозах способствует развитию анемии, образованию камней в почках. Женщинам, планирующим зачатие, рекомендуется принимать витамины для беременных и кормящих. В таких комплексах необходимые вещества содержатся в умеренных дозах, безопасных для плода.
При назначении препаратов для стимуляции учитываются возраст женщины и мужчины, длительность бесплодия. На основании результатов анализов составляется протокол (схема лечения), куда включаются виды препаратов, их дозировка, а также продолжительность и порядок применения.
Рассматриваются варианты оплодотворения полученных в результате стимуляции яйцеклеток:
- естественным способом;
- оплодотворение «в пробирке» (ЭКО), при котором яйцеклетку извлекают из яичников, оплодотворяют вне тела женщины, а затем подсаживают плодное яйцо в матку;
- искусственная инсеминация.
Существует несколько групп препаратов для проведения стимуляции овуляции. Все они являются гормональными, но отличаются механизмом воздействия на яичники.
ЧМГ-препараты (так называемые человеческие менопаузные гонадотропины). Они представляют собой смесь гормонов гипофиза ФСГ (фолликулостимулирующего) и ЛГ (лютеинизирующего), регулирующих созревание и своевременный разрыв фолликулов. Их добывают из мочи женщин постменопаузального возраста. К таким препаратам относится Менопур.
Аналоги ФСГ. К ним относятся Гонал и Пурегон.
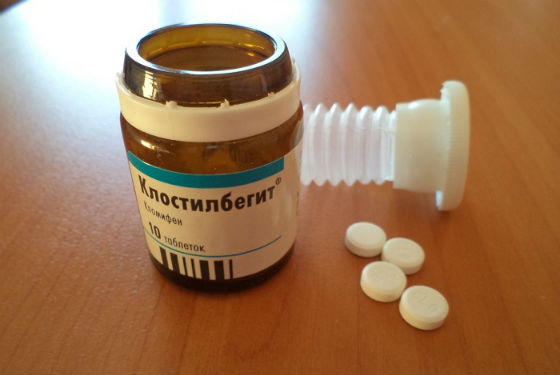
Антиэстрогены. Их действие основано на подавлении выработки эстрогенов и повышении уровня ФСГ в организме. Такими средствами являются Клостилбегит, Кломид, Кломифен.
Стимуляторы разрыва фолликулов. Это препараты на основе ХГЧ (хорионического гонадотропина человека, который регулирует созревание фолликулов с яйцеклетками). Препараты стимулируют разрыв оболочки. Природный гормон вырабатывается в фолликулах. Его синтетическими аналогами являются Профаза, Овитрель, Прегнил, Хорагон.
Виды протоколов
Как правило, препараты используются комплексно, в различных комбинациях. Длительность их приема может быть различной.
Так, при использовании «ультракороткого протокола» назначается прием препаратов в течение 8-10 дней. «Короткий протокол» - это схема, рассчитанная на 10-12 дней.
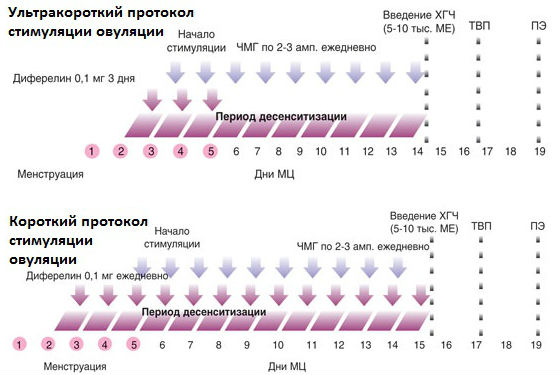
«Длинный протокол» – стимуляция овуляции на протяжении 21-28 дней. «Супердлинный» – лекарства принимают в течение нескольких месяцев.
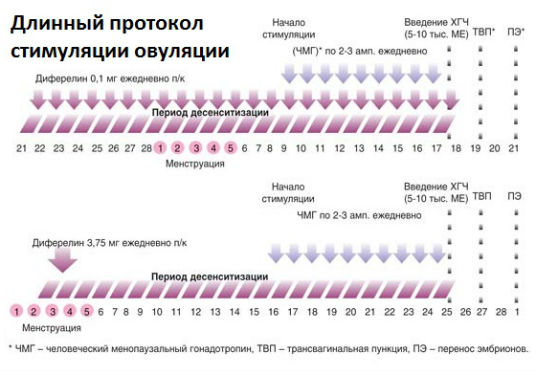
Состояние яичников на протяжении всего периода стимуляции контролируется с помощью УЗИ и анализов крови на гормоны. Отслеживается не только развитие фолликулов с яйцеклетками, но и степень готовности эндометрия. УЗИ-мониторинг необходим для своевременной коррекции дозировок и предотвращения гиперстимуляции яичников.
Видео: Как производится выбор протокола стимуляции овуляции
Особенности лечения
Чаще всего на начальном этапе для стимуляции работы яичников назначается Клостилбегит в минимальных дозах. Его принимают в течение 5 дней (начиная со 2-5 дня цикла), затем наблюдают за произведенным эффектом. Если в данном цикле беременность не наступает, то в следующем цикле дозу препарата увеличивают.
Иногда при таком лечении дополнительно назначают прием Менопура или Пурегона (гонадотропинов). Их используют, начиная со 2-5 дня цикла. Гонадотропины принимают в течение 10 дней, пока диаметр доминантного фолликула не достигнет размера 18 мм.
Затем пациентка должна принять препараты ХГЧ, после чего у нее происходит овуляция не позднее, чем через 2 суток. При проведении стимуляции овуляции обязательно назначается прием препаратов на основе прогестерона (Утрожестан, Дюфастон), с помощью которых регулируется уровень эстрогенов в организме и устраняется опасность превышения доз.
Побочные действия и возможные последствия
Изменение гормонального фона в организме, происходящее в результате употребления подобных лекарств, может привести к появлению у женщины таких симптомов, как бессонница, головная боль, возникновение внезапного чувства жара (приливов) и потливости. Возможно появление тянущей боли в области низа живота и поясницы, а также расстройство пищеварения. Иногда у женщин проявляется аллергическая реакция на применяемые препараты. Так, например, после введения препаратов ХГЧ путем инъекции на месте укола может появится сыпь, возникает зуд и припухлость.
Существует риск возникновения негативных последствий стимулирования работы яичников, таких как:
- образование кист;
- апоплексия (разрыв) яичников;
- возникновение у пациентки неврозов из-за воздействия гормонов на нервную систему;
- нарушение функционирования желудка, кишечника, печени, почек;
- синдром гиперстимуляции яичников (ГСЯ), который проявляется нарушением обмена веществ, увеличением массы тела, депрессией, раздражительностью.
При тяжелых формах гиперстимуляции возникают асцит и гидроторакс (скопление жидкости в брюшной полости и в легких), боли в молочных железах, почечная и дыхательная недостаточность, падение артериального давления, тромбоэмболия. Известны случаи гибели женщин вследствие возникновения ГСЯ.
Эффективность искусственной стимуляции
Очень редко (примерно в 15% случаев) удается достичь желаемого результата после проведения единственного курса лечения. Как правило, требуется лечение 2-3 курсами, для того чтобы у женщины наступила желанная беременность. При этом оно оказывается успешным у 75% пациенток. Эффективность зависит не только от выбора препаратов и протокола, но также от индивидуальных особенностей организма женщины и ее возраста.
Применение народных средств
В народной медицине также существуют средства для стимуляции овуляции, которые применяются при бесплодии. Наиболее эффективными считаются отвары шалфея, красного клевера и других растений-фитоэстрогенов, способных ускорить созревание фолликулов и поддерживать нормальный гормональный фон в организме. Их рекомендуется принимать ежедневно в первой фазе цикла.
Во второй фазе принимают настои боровой матки и красной щетки. Вещества, содержащиеся в этих растениях, оказывают прогестероноподобное действие, способствуют сохранению зародыша после зачатия, предотвращению «срыва» беременности.
Немаловажными условиями сохранения репродуктивного здоровья являются не только нормальный гормональный фон, но и состояние нервной системы женщины. Переживания по поводу своей «неполноценности» и невозможности забеременеть часто как раз и приводят к отсутствию овуляций. В народной терапии одним из наиболее эффективных способов лечения от бесплодия считается ароматерапия (прием ванн с добавлением эфирных масел лаванды, базилика, шалфея). Такая процедура помогает снять стресс, стимулирует выработку женских гормонов.
Нельзя забывать о том, что применение народных средств от бесплодия – это лечение «на удачу». Не зная причину бесплодия, женщина может навредить себе, применяя их неправильно, так как дозировка полезных веществ в растениях весьма условна.