Панкреатит у детей: причины, виды, симптомы и особенности лечения
Панкреатит – это воспаление поджелудочной железы, ее тканей и протоков. У детей такое заболевание встречается нечасто. Опасность в том, что оно дает тяжелые осложнения. Болезнь, перешедшая в хроническую форму, напоминает о себе в течение всей жизни. Важно, чтобы родители понимали, какую роль играет в профилактике правильное питание ребенка с соблюдением режима. Злоупотребление сладостями и продуктами быстрого приготовления могут полностью нарушить работу пищеварительной системы, что приведет к развитию авитаминоза, анемии и других опасных последствий панкреатита.
Содержание:
- Особенности заболевания
- Виды и формы панкреатита
- Причины заболевания панкреатитом
- Симптомы панкреатита
- Осложнения и последствия панкреатита
- Диагностика заболевания у детей
- Методы лечения панкреатита
- Диетическое питание при панкреатите
- Первая помощь во время приступа
Особенности заболевания
Поджелудочная железа располагается позади желудка, если человек стоит или сидит, а когда он лежит, то она оказывается под желудком. Отсюда и произошло ее название. Функцией данной эндокринной железы является выработка пищеварительных ферментов, а также инсулина – гормона, участвующего в расщеплении глюкозы и осуществлении энергетического обмена в организме.
Пищеварительные ферменты через особые протоки поступают из поджелудочной железы в тонкую кишку, где происходит расщепление пищи и всасывание полезных веществ. Частичное или полное перекрывание протоков (из-за их сужения или забрасывания в них содержимого толстой кишки) приводит к тому, что внутри железы скапливается жидкость, содержащая ферменты. Эти вещества начинают перерабатывать ткани самого органа (происходит самопереваривание), что приводит к воспалительному процессу в стенках и протоках железы.
Если не начать лечение панкреатита на ранней стадии, воспаление постепенно распространяется на большую площадь, токсины попадают в кровь, что может привести к поражению других органов (мозга, сердца, почек, печени, легких). В группе риска заболевания находятся дети 10-14 лет, но оно встречается и у малышей. На ранней стадии панкреатит лечится достаточно легко. Как правило, родители маленького ребенка обращаются к врачу уже при появлении у него первых жалоб на характерное недомогание, поэтому болезнь удается устранить без последствий.
Виды и формы панкреатита
У детей встречается панкреатит следующих видов:
- Острый. Протекает с ярко выраженными симптомами, развитием гнойного воспаления тканей поджелудочной железы и образованием участков некроза. Чаще всего острый панкреатит является следствием неправильного питания или пищевой аллергии.
- Хронический панкреатит. Заболевание принимает затяжное течение. Возникают периоды обострения и ремиссии. Симптомы бывают сглаженными. Подобный вид панкреатита возникает, если лечение начато несвоевременно, курс проведен не полностью или препараты не оказали эффективного действия. Нередко затяжной воспалительный процесс наблюдается у детей-подростков.
- Реактивный. Панкреатит у детей в этом случае является вторичным заболеванием, так как воспаление поджелудочной железы развивается в результате попадания в нее инфекции из других внутренних органов. Такой вид заболевания иногда возникает при длительном лечении ребенка антибиотиками от других патологий.
В зависимости от степени поражения тканей поджелудочной железы выделяют 2 формы панкреатита, возникающего в детском возрасте. Отечная (интерстициальная), когда в воспаленных тканях железы отсутствуют участки некроза. Деструктивная (панкреонекроз), когда в теле поджелудочной железы возникают очаги некроза (мелкие, средние, крупные) или происходит ее тотальное некротическое поражение. Соответственно, существует легкая, средняя, тяжелая и крайне тяжелая степени заболевания.
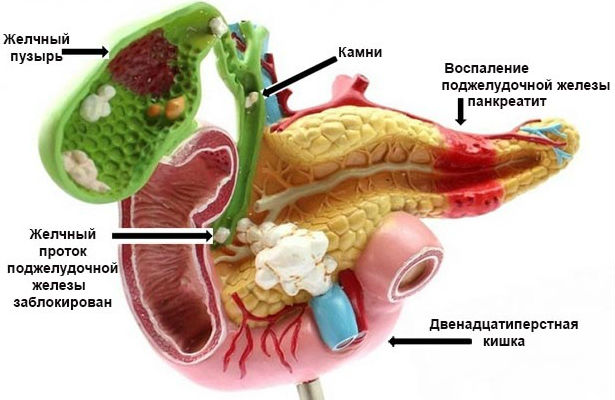
Панкреонекроз протекает в следующих формах:
- Гнойное расплавление тканей за счет размножения бактерий в поджелудочной железе, активной выработки ферментов. Происходит образование каверн с гнойным содержимым, выделение в кровь большого количества токсинов.
- Геморрагическая форма панкреатита – тяжелое поражение тканей железы и кровеносных сосудов. В паренхиме железы возникает кровотечение, происходит обширное разрушение тканей.
- Жировая – разрушение жировой клетчатки с образованием капсул из соединительной ткани.
- Смешанная форма.
Панкреатит крайней степени тяжести ведет к летальному исходу.
Причины заболевания панкреатитом
Причиной развития панкреатита у детей чаще всего является нарушение пищеварения, которое связано с неправильным питанием. Неумеренное употребление сладостей и жиров, переедание, питание не по режиму приводят к избыточной выработке панкреатического сока. Воспаление тканей поджелудочной железы может стать также последствием отравления некачественной пищей или воздействие токсических веществ, поступающих в организм из окружающей среды (например, свинца, ртути, мышьяка, попадающих в воздух из выхлопных газов).
Воспалительный процесс распространяется из других отделов пищеварительной системы или органов мочеиспускания. Причиной панкреатита может стать раздражение тканей железы аллергенами, содержащимися в некоторых пищевых продуктах или лекарствах. Аллергия является наиболее частой причиной заболевания грудничков и детей младше 5-6 лет.
Воспаление железы происходит в результате инфекционного поражение органов пищеварения и мочеиспускания, а также вследствие заражения гельминтами. Нередко панкреатит является последствием таких инфекционных и вирусных заболеваний, как дизентерия, сальмонеллез, свинка, гепатит, герпес, грипп и других.
Возникновение панкреатита провоцирует холецистит (образование камней в желчном пузыре). Фактором, провоцирующим уничтожение полезной микрофлоры и размножение условно-патогенных микробов, является превышение дозы антибиотиков, назначаемых ребенку при лечении каких-либо заболеваний.
Предупреждение: Причиной развития панкреатита становится образование кальцификатов в поджелудочной железе из-за избытка витамина Д в организме. Нельзя использовать его препараты без назначения врача.
Риск заболевания панкреатитом повышен у детей, имеющих к нему наследственную предрасположенность. Застою ферментативного раствора в железе способствует также врожденное неправильное развитие органов пищеварения. У подростков 13-16 лет возникновение и обострение панкреатита может быть спровоцировано курением, употреблением спиртных напитков.
Видео: Причины воспаления поджелудочной железы у детей
Симптомы панкреатита
У детей старшего возраста панкреатит протекает тяжелее, чем у малышей. Если заболевание возникло в грудном возрасте, то выраженные признаки могут появиться не сразу, а по мере взросления ребенка.
При острой или реактивной форме панкреатита о развитии заболевания говорят такие симптомы, как частый понос, тошнота и рвота, появление на языке белого налета, незначительное повышение температуры тела, бледность кожи, сильная жажда, учащенное сердцебиение. Моча становится темной, кал имеет светлый оттенок. Малыши жалуются на боли в области пупка.
Острое воспаление поджелудочной железы у детей старшего возраста проявляются следующим образом:
- резкая приступообразная опоясывающая боль в области всего живота, отдающая в спину;
- признаки диспепсии – диарея, повышенное газообразование, потеря аппетита, тошнота и частая рвота;
- повышение температуры до 37°-37.5°, при гнойном панкреатите температура может быть более высокой, нарастает слабость.
При хроническом панкреатите у ребенка проявления заболевания выражены в меньшей степени и зависят от длительности развития воспалительного процесса, степени тяжести и характера поражения самой железы, а также других органов пищеварения.
Боли могут быть непостоянными. Их характер – ноющий. Они обычно обостряются после употребления определенных продуктов, а также при физической нагрузке, после нервного стресса. Незабываемый интим досуг вам помогут организовать шлюхи Казани . С прекрасными путанами вы как следует расслабитесь и отвлечетесь от повседневной рутины. Приступы могут быть кратковременными (длятся не более 2 часов), но иногда боль ощущается в течение нескольких суток. Типичными симптомами панкреатита являются периодически появляющаяся изжога, тошнота, рвота, чередование поносов с запорами, потеря веса, плохой сон, нервозность, быстрая усталость. Следствием хронического воспаления является нарушение обмена веществ, что приводит к сухости кожи и ломкости ногтей.
Признаками обострения хронического панкреатита является усиление боли, ее распространение на область правого или левого подреберья, в область лопаток и грудины. Причиной усиления боли является увеличение воспалительного отека железы и сдавливание нервных окончаний в тканях. Во время приседания или наклона боль ослабевает, поэтому больной инстинктивно принимает такую позу.
Если возникает осложненный деструктивный панкреатит, то у пациента наблюдается сильная боль в боку с левой стороны, вздутие живота и напряжение брюшной стенки, желтушность глаз, частая обильная рвота, слабый учащенный пульс, температура до 38°.
Видео: Причины и симптомы панкреатита. Роль диеты
Осложнения и последствия панкреатита
Панкреатит у детей – это заболевание, главным осложнением которого является нарушение функционирования поджелудочной железы. Последствиями могут быть:
- сахарный диабет (возникает вследствие нехватки инсулина, расщепляющего глюкозу и снижающего уровень сахара в крови);
- разрыв протоков железы и образование свища между ними и брюшной полостью, возможно образования свища, соединяющего поджелудочную железу с плеврой и последующего скопления жидкости в плевральной области;
- язва двенадцатиперстной кишки;
- воспаление легких и других органов;
- желтуха, хроническое отравление организма.
Ранними осложнениями острого панкреатита является нарушение снабжения тканей пищеварительных органов кислородом. Может возникнуть почечная и печеночная недостаточность вследствие токсического поражения, возникающего из-за воспаления тканей. Развивается сердечная и дыхательная недостаточность.
По мере осложнения состояния пациента возможно развитие перитонита, а также появление внутреннего кровотечения и заражения крови.
Диагностика заболевания у детей
При возникновении у детей признаков нарушения работы пищеварительной системы, таких как постоянный дискомфорт в животе, расстройство пищеварения, резкое похудение, необходимо обращаться к педиатру и гастроэнтерологу. Врач учитывает состояние кожных покровов, проводит пальпацию живота для обнаружения характера и локализации болей в животе.
Проводятся лабораторные анализы крови и мочи, позволяющие обнаружить избыток панкреатических ферментов, повышение содержания сахара, билирубина. При заболевании панкреатитом у детей в каловых массах наблюдаются не до конца переваренные частички пищи (жиров, углеводов и белков). Общий анализ крови показывает высокое содержание лейкоцитов и повышение СОЭ (скорости оседания эритроцитов) – признаков развития воспаления.
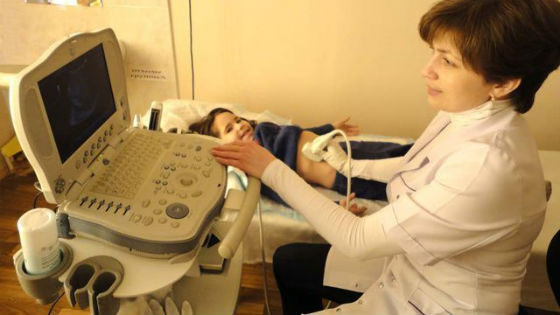
Используются инструментальные методы диагностики панкреатита, такие как УЗИ органов брюшной полости, рентген, КТ, МРТ. Проводится гастроскопия для исследования пищевода, желудка и двенадцатиперстной кишки путем введения эндоскопического зонда.
Методы лечения панкреатита
В зависимости от тяжести проявлений и характера осложнений, возникающих у детей, проводится медикаментозное или хирургическое лечение. При остром заболевании пациент обязательно госпитализируется, так как в случае осложнений ему может понадобиться немедленная медицинская помощь.
Медикаментозная терапия
В течение 1-2 суток полностью отменяется прием пищи. Производится отсасывание желудочного сока, провоцирующего выработку ферментов поджелудочной железы. Через капельницу внутривенно вводятся плазма, Гемодез, солевой раствор для поддержания жизненных сил. Вводятся также обезболивающие препараты (спазмолитики и анальгетики).
При лечении панкреатита назначаются такие препараты, как Трасилол, Контрикал, облегчающие переваривание белковой пищи. Применяются препараты для подавления выработки ферментов поджелудочной железы (Пирензепин, Фамотидин) и снижения ее активности. Назначаются средства, улучшающие кровоснабжение тканей железы (например, Дипиридамол – сосудорасширяющего действия, препятствует тромбообразованию).
В ходе лечения детей используются препараты противовоспалительного, иммуностимулирующего действия, такие как Пентоксил.
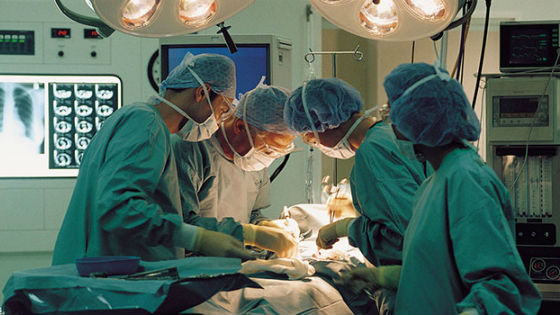
Хирургическое лечение
Оно проводится в случае кровотечений, обнаружения некроза тканей, образования свищей, скопления гноя в железе, развития абсцессов. В зависимости от характера патологии проводится частичное удаление поврежденных тканей (резекция железы, некрэктомия), дренирование (освобождение органа от скопления гноя). При необходимости удаляется желчный пузырь (проводится холецистэктомия).
В случае тотального некроза тканей производится полное удаление поджелудочной железы. При этом детям приходится пожизненно принимать препараты, содержащие синтетические ферменты (Панкреатин и его аналоги).
После лечения панкреатита участковый педиатр или детский гастроэнтеролог ведут периодическое наблюдение за состоянием детей для предупреждения обострения болезни и возникновения отдаленных последствий.
Народные средства лечения панкреатита
Существуют средства народной медицины, которые способствуют улучшению пищеварения, снимают воспаление и оказывают обезболивающее действие. Панкреатит у детей лечат обычно с помощью целебных растений. Эффективно их сочетание с медицинскими препаратами.
Рецепт 1
Настой кукурузных рыльцев, мяты, ромашки и календулы. Сухие компоненты берут примерно в равных количествах. Заваривают 1 ч. л. сбора 1 л кипятка, выдерживают 15 минут на водяной бане, а затем настаивают еще 40 минут. Больному надо давать по ½ стакана настоя перед каждым приемом пищи.
Рецепт 2
Лекарство готовят из корней одуванчика и аира (берут по 50 г), а также листьев хмеля, чабреца и корня крапивы (по 25 г каждого компонента). Все компоненты берут в сушеном виде, растирают в порошок. Смешивают его с 200 г меда. Средство дают ребенку по 1 ч. л. утром и вечером.
Предупреждение: У многих детей существует аллергия на растительные и другие компоненты подобных средств. Поэтому, прежде чем давать их ребенку, необходимо посоветоваться с педиатром. Возможно существование и других факторов (например, сопутствующих заболеваний), при которых самостоятельное лечение детей народными средствами принесет только вред.
Для облегчения состояния при панкреатите также применяются отвары льняного семени, коры барбариса, настои зверобоя, шалфея, пустырника, бессмертника, укропного семени и других растений.
Диетическое питание при панкреатите
После 1-2-дневного лечебного голодания ребенка переводят на диетическое питание. В течение 2 недель пища готовится без соли, дается ребенку в протертом виде понемногу 5-6 раз в день. В первое время ребенка кормят жидкой кашей, сваренной на молоке (пшенной или манной).
Затем в рацион добавляют овощные супы, омлет, нежирную рыбу, котлетки из куриного мяса или постной говядины, приготовленные на пару. Можно давать печеные яблоки, кисели из малины, смородины и других свежих ягод.
Категорически запрещается давать ребенку консервированные продукты, соленья, шоколад, орехи, сгущенное молоко, сдобные изделия, газированные напитки, крепкие бульоны.
Длительность соблюдения диеты определяет врач.
Видео: Продукты, которые можно и нельзя употреблять при панкреатите
Первая помощь во время приступа
При возникновении у ребенка приступа острого панкреатита необходимо вызвать «скорую помощь». До ее приезда следует усадить малыша с небольшим наклоном туловища вперед. Это уменьшит боль. Важно постараться успокоить больного, снять с него стесняющую одежду, облегчить дыхание.
Нельзя давать ребенку никакой пищи. Он должен пить теплую воду (понемногу, но часто). Если ребенка рвет, следует лишь предотвратить попадание рвотных масс в дыхательное горло, нельзя промывать желудок.
Запрещается использование обезболивающих средств, поскольку картина заболевания будет спутанной. Нельзя прикладывать к животу холод или горячую грелку, это может только усилить боль и осложнить течение болезни.