Доброкачественные опухоли яичников, их виды и методы лечения
Как свидетельствует статистика, опухоли яичников возникают примерно у 8% женщин. Чаще всего они являются доброкачественными, однако это не умаляет их опасности. Одной из важнейших функций яичников является выработка женских половых гормонов. Последствиями заболеваний часто являются расстройства менструального цикла и бесплодие. Нередко возникают осложнения, опасные для жизни. Тщательно проведенная диагностика позволяет обнаружить опухоли яичников и уточнить их характер, чтобы своевременно удалить, исключить возможность возникновения последствий.
Содержание:
- Общие сведения об опухолях яичников
- Чем опасны доброкачественные опухоли
- Классификация доброкачественных опухолей
- Эпителиальные опухоли
- Опухоли стромы полового тяжа
- Герминогенные доброкачественные опухоли
- Опухолевидные новообразования
- Симптомы появления доброкачественных опухолей
- Причины образования овариальных (яичниковых) доброкачественных опухолей
- Диагностика
- Лечение
Общие сведения об опухолях яичников
Опухоли яичников представляют собой новообразования, которые формируются на его поверхности или внутри органа. В зависимости от особенностей строения и степени агрессивности различают доброкачественные и злокачественные опухоли. Они обнаруживаются в любом возрасте. Новообразования могут быть однокамерными или многокамерными. Некоторые из них способны образоваться как с одной, так и с обеих сторон.
Доброкачественные опухоли яичников имеют четкие границы, так как заключены в плотную оболочку. Их клетки не выходят за обозначенные пределы и не внедряются в ткани других органов.
Злокачественные опухоли яичников оболочки не имеют, прорастают в близлежащие органы. Клетки таких опухолей могут через кровь попадать в отдаленные участки тела, давая метастазы.
Чем опасны доброкачественные опухоли
Приблизительно в 1 из 15 случаев происходит малигнизация доброкачественной опухоли, то есть ее клетки начинают формироваться в яичниках по типу злокачественных, и новообразование преобразуется в рак яичников. Как правило, заметить подобное перерождение опухоли удается слишком поздно, когда появляются метастазы и лечение эффекта не дает. Что интересно, возможность малигнизации никак не связана с размерами доброкачественной опухоли.
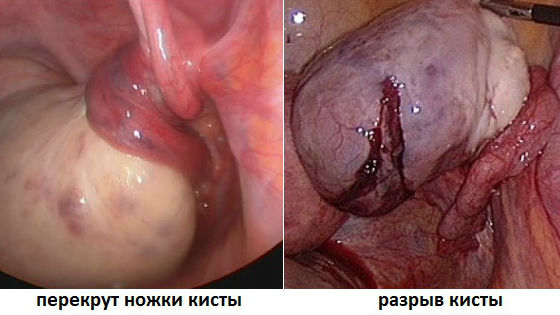
Даже если перерождения не происходит, опухоль яичников опасна тем, что существует вероятность повреждения ее оболочки из-за чрезмерного растяжения или за счет сдавливания новообразования. При этом возникает перитонит, так как содержимое капсулы выходит за пределы опухоли и попадает в брюшную полость. Если не произвести экстренную операцию, женщина в лучшем случае может остаться бесплодной и будет страдать от постоянных болей в животе. Эти последствия возникают в результате образования спаек в области яичников и других органов малого таза. В худшем случае может наступить смерть из-за сепсиса (заражения крови).
Доброкачественная опухоль имеет тонкую ножку, которая соединяет ее с телом яичника. В ней имеется сеть кровеносных сосудов, а также через нее проходят нервные волокна. При совершении резких движений корпусом может произойти частичный или полный перекрут доброкачественной опухоли, влекущий за собой прекращение или ухудшение ее кровоснабжения. В этот момент возникает сильная резкая боль, может произойти некроз новообразования. Это состояние, также требующее неотложного хирургического лечения.
Видео: Что представляют собой кисты
Классификация доброкачественных опухолей
По классификации ВОЗ (Всемирной Организации Здравоохранения), все доброкачественные новообразования в яичниках подразделяются на несколько групп.
Эпителиальные опухоли
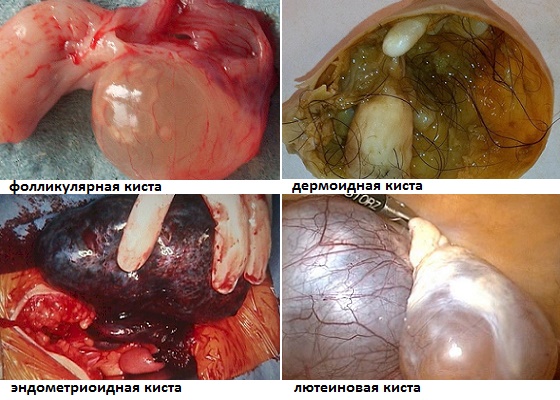
Около 70% всех доброкачественных овариальных уплотнений относятся именно к этому виду. Они образуются из клеток поверхностного слоя яичниковой оболочки (эпителия). В свою очередь, подобные доброкачественные новообразования подразделяют на несколько типов в зависимости от того, что находится внутри капсулы. Наиболее часто встречающимися новообразованиями подобного вида являются цистаденомы (кистозные опухоли яичников).
Серозные доброкачественные опухоли заполнены светлой желтоватой жидкостью. Они бывают однокамерными или поделенными на несколько отделов.
Муцинозные (как правило, однокамерные опухоли). В капсуле кисты находится киселеобразная масса (муцин).
Светлоклеточные доброкачественные образования. В них обнаруживаются трубочки и мелкие кисты, имеющие слизистое содержимое и выстланные слоем светлых эпителиальных клеток.
Опухоль Бреннера. Это новообразование без оболочки, но плотное по консистенции. Оно состоит из клеток соединительной и эпителиальной тканей. В различных участках опухолевого уплотнения существуют отдельные скопления мелких и крупных кист, заполненных слизью.
Существуют и опухоли смешанного типа.
Опухоли стромы полового тяжа
Они образуются из клеток фолликула (который не является доминантным, созревает в яичнике, а затем претерпевает обратное развитие, то есть атрезируется). Такие новообразования являются гормонообразующими.
Феминизирующие (гранулезоклеточные опухоли яичников, а также текомы) выделяют в избытке эстрогены. Симптомами их образования у девочек является слишком раннее появление нерегулярных менструальных кровотечений. При этом общее физическое развитие и формирование вторичных половых признаков происходит позднее.
Если подобная доброкачественная опухоль появляется в постменопаузальном возрасте, то женщина выглядит гораздо моложе своих лет, что на самом деле не является показателем отличного здоровья.
Маскулинизирующие опухоли (андробластомы). Их образование способствует снижению выработки эстрогенов. В результате у здоровой по виду женщины 20-35 лет пропадают менструации, уменьшаются молочные железы, развивается бесплодие, снижается либидо. Появляются признаки гиперандрогении (оволосение и изменение внешности по мужскому типу). Происходит увеличение клитора.
Герминогенные доброкачественные опухоли
Они формируются еще в начальный период внутриутробного развития из зародышевых тканей. К этому типу относятся тератомы яичника (дермоидные кисты, внутри которых обнаруживаются волосы, зубные фрагменты и другие элементы зародышевых тканей).
Опухолевидные новообразования
От истинных опухолей они отличаются тем, что образуются не за счет деления клеток, а исключительно в результате растяжения оболочек яичников. При этом формируется капсула, заполненная жидкостью. К новообразованиям такого типа относятся функциональные кисты (фолликулярная и киста желтого тела), эндометриоидные, параовариальные кисты, а также лютеома – доброкачественная узелковая рыхлая опухоль яичников, возникающая у некоторых женщин во время беременности. Ее обнаруживают, как правило, лишь при проведении кесарева сечения или перевязке маточных труб, так как серьезных проявлений не имеется. После родов такие опухоли исчезают самостоятельно.
Видео: Симптомы образования опухолей и из разновидности
Симптомы появления доброкачественных опухолей
На ранних стадиях заболевания они практически отсутствуют. Опухоли яичников чаще всего обнаруживаются случайно при пальпации живота во время профилактического гинекологического осмотра или при обследовании по поводу бесплодия.
По мере увеличения новообразования женщину начинают беспокоить тянущие боли внизу живота. Чаще всего они возникают с одной стороны. Живот без причины увеличивается, в нем ощущается тяжесть, напряжение.
Появляются такие симптомы, как затрудненное мочеиспускание, запоры, то есть признаки сдавливания мочевого пузыря и кишечника. Характерными признаками в период постменопаузы могут быть кровянистые выделения из влагалища.
Причины образования овариальных (яичниковых) доброкачественных опухолей
Имеется несколько теорий об их происхождении: гормональная, инфекционная и генетическая. Чаще всего специалисты ученые и врачи сталкиваются с ситуациями, когда первопричины сочетаются между собой.
Согласно гормональной теории опухоли яичников формируются вследствие возникновения гиперэстрогении, которая способствует усиленному делению клеток, появлению в тканях яичника узлов и уплотнений.
Генетическая теория объясняет появление овариальных новообразований наследственной предрасположенностью к нарушению формирования яичниковых тканей.
Предпосылками к возникновению яичниковых патологий могут быть:
- слишком позднее или раннее начало полового созревания;
- нестабильность менструального цикла;
- позднее наступление климакса;
- врожденное нарушение развития репродуктивных органов;
- наличие эндокринных патологий, сахарного диабета;
- отсутствие беременностей и родов;
- курение.
Образование доброкачественных опухолей яичников может спровоцировать их инфекционное поражение (в особенности вирусное). Воспалительные процессы приводят к повреждению их тканей и сбоям в работе иммунной системы. Причинами возникновения опухолей любого характера могут быть сальпингоофорит (воспаление придатков матки), поражение вирусами герпеса, ВИЧ, ВПЧ или цитомегаловирусом.
Диагностика
При гинекологическом осмотре пациентки врач проводит двуручную пальпацию нижней части живота. Существуют так называемые «пальпаторные» признаки, по которым можно определить наличие новообразования. Обнаруживается увеличение одного или обоих яичников, болезненность при ощупывании. Доброкачественное уплотнение не спаяно с окружающими тканями, поэтому оно является подвижным.
Проводится лабораторное исследование крови на наличие или отсутствие различных онкомаркеров.
Инструментальные методы
УЗИ. Для определения локализации такого узла по отношению к другим органам малого таза проводится УЗИ трансабдоминальным и трансвагинальным способом (до начала половой жизни нередко прибегают к проведению ректального УЗИ). При расшифровке результатов учитывается возраст женщины, фаза менструального цикла, общее состояние репродуктивного здоровья.
Рентген грудной клетки. Он проводится обязательно, даже если имеются предположения о доброкачественности овариального новообразования. При онкологии очень часто метастазы образуются именно в легких. Если они обнаруживаются, это является подтверждением злокачественного перерождения опухоли.
Компьютерные томографические исследования. КТ позволяет установить точное расположение уплотнения и наличие границ, а также отличить опухоль яичника от поражения кишечника, почек или костей малого таза. МРТ является более безопасным методом, в котором не используется вредное излучение. Исследование можно проводить неоднократно, чтобы проконтролировать развитие опухоли. Метод позволяет обнаружить мелкие новообразования, их форму и несвязанность с соседними тканями.
Эндоскопические исследования матки (гистероскопия, лапароскопия), органов пищеварения (колоноскопия, гастроскопия) проводятся для обнаружения подозрительных новообразований и метастаз.
В некоторых случаях осуществляется пункция яичника и гистологическое исследование опухолевых клеток для обнаружения атипичного перерождения.
При возникновении состояния «острого живота» подобные исследования позволяют отличить перекрут или разрыв доброкачественной опухоли от приступа аппендицита, почечной колики, заворота кишечника и других патологий.
Лечение
Целью лечения женщин репродуктивного возраста, у которых обнаружены опухоли яичников, имеющие доброкачественный характер, является удаление новообразования с максимальным сохранением яичниковых тканей. Это позволяет избежать бесплодия и возникновения гормонального сбоя в организме.
При лечении пожилых женщин главной задачей врачей является предотвращение возникновения рака и сохранение способности пациентки к нормальной и продолжительной жизни. Если обнаружены новообразования, которые могут рассасываться самостоятельно (некоторые кисты или лютеинома беременных), лечение не проводится. При размерах опухоли меньше 6 см ведется наблюдение с помощью УЗИ.
Лечение начинают в том случае, когда опухоль быстро увеличивается, повышается вероятность возникновения осложнений. Состояние «острый живот» - это повод для немедленной госпитализации и проведения внутриполостной операции.
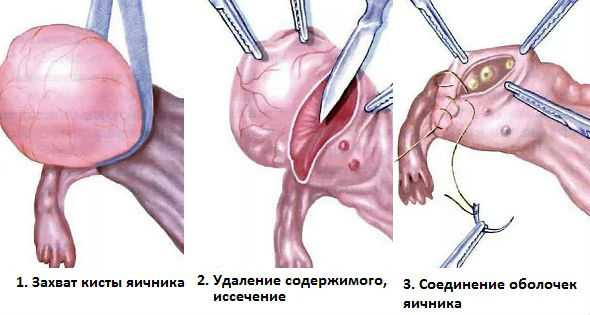
Хирургическое лечение
Единственным надежным способом лечения является хирургическое удаление новообразования. Большинство операций проводится лапароскопическим методом (через проколы в животе). В самых безвыходных ситуациях проводят лапаротомию (вмешательство через разрез в брюшине).
Молодым пациенткам опухоли удаляют путем проведения клиновидной резекции яичника (частичного удаления его ткани). В случае обширного поражения яичника может быть произведена оофорэктомия (удаление яичника) или аднексэктомия (удаление яичника вместе с маточной трубой). При этом, если второй яичник здоров, пациентка может зачать и родить ребенка.
Примечание: Если нефункциональны оба органа, у пациентки остается шанс на то, чтобы выносить плод после проведения ЭКО. При этом используются предварительно отобранные собственные яйцеклетки женщины или донорские яйцеклетки.
Пациенткам в возрасте 40-45 лет проводится обычно пангистерэктомия (удаляются яичники и тело матки с сохранением шейки). После этого проводится заместительная гормональная терапия для восполнения нехватки эстрогенов. Сохранение шейки матки дает возможности вести нормальную сексуальную жизнь.
Пожилым женщинам во избежание риска возникновения злокачественных рецидивов заболевания обычно проводят радикальную гистерэктомию (полное удаление матки, яичников и ближайших к ним лимфоузлов).
Скорость реабилитации зависит от сложности проводимой операции. Прогноз в большинстве случаев благоприятный.