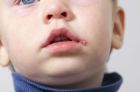
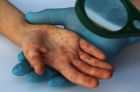
Как определить болезнь по сыпи на теле у ребенка. Фото, варианты лечения
Высыпания на коже у детей – весьма распространенное явление. Можно сказать, что нет ни одного человека, у которого в детстве их не было. Согласно статистике, у малышей в два раза чаще, чем у взрослых, встречаются кожные заболевания. Они в большей степени склонны к инфекциям, аллергии и раздражению под влиянием внешних факторов. Это обусловлено незрелостью иммунитета и нежностью детской кожи. Чтобы выяснить причину сыпи у ребенка, нужно внимательно проанализировать внешний вид пятен или прыщиков, отметить сопутствующие симптомы, изменения в образе жизни, уходе и питании.
Содержание:
- Причины сыпи
- Инфекционные болезни
- Ветрянка
- Краснуха
- Корь
- Скарлатина
- Детская розеола, или внезапная экзантема
- Инфекционная эритема
- Контагиозный моллюск
- Грибковые инфекции
- Аллергические реакции
- Опасная причина сыпи
- Неинфекционные причины
- Лечение
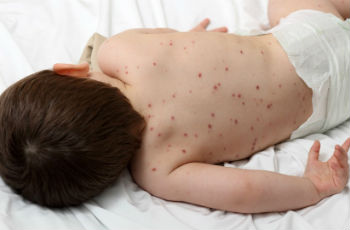
Причины сыпи
Сыпь – это изменение цвета и текстуры кожного покрова в виде отдельных или сливающихся друг с другом элементов. Внешний вид и характер ее появления очень важен для правильной диагностики.
Список причин, провоцирующих высыпания, обширен. Сыпь может не представлять опасности для здоровья малыша или быть одним из симптомов довольно опасных болезней, поэтому оставлять ее без внимания нельзя. Нужно понимать, что она не возникает просто так, а свидетельствует о проблемах со здоровьем или ошибках в уходе за ребенком.
К распространенным причинам сыпи у детей относятся инфекционные болезни, аллергия и другие факторы, не связанные с инфекционными патологиями. Например, вызвать ее способны нарушения работы пищеварительного тракта или проблемы с сосудами. Последние в детском возрасте встречаются редко. Они связаны с повышенной проницаемостью сосудистых стенок, снижением количества или нарушением функций тромбоцитов, участвующих в процессе свертывания крови. Сыпь при этом представляет собой мелкие или крупные подкожные кровоизлияния. Возникает обычно вследствие травм или повышения температуры на фоне болезни.
Инфекционные болезни
К детским инфекционным болезням, сопровождающимся характерной сыпью, относятся ветрянка, краснуха, корь, скарлатина, розеола и другие. Это заболевания вирусной, бактериальной или грибковой этиологии. Особенности высыпаний при каждом из них отличают эти инфекции.
Ветрянка
Первый признак ветрянки – резкое повышение температуры. Через 24 часа после этого появляется сыпь. Она быстро распространяется по телу в направлении сверху вниз. Начинается она с волосистой части головы, лица, затем переходит на туловище, руки, ноги. Вначале на коже образуются небольшие ярко-красные пятнышки, которые через время превращаются в заполненные жидкостью пузырьки. Пузырьки впоследствии самостоятельно лопаются и засыхают, покрываясь корочками. При тяжелых формах болезни они появляются еще и на слизистых оболочках рта, глаз, половых органов.
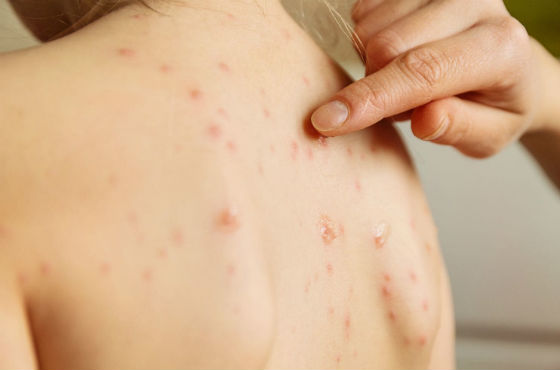
При ветрянке сыпь сопровождается зудом, что доставляет ребенку сильный дискомфорт и желание все расчесать. Этого нельзя допускать, так как если преждевременно отодрать корочку, на коже останется рубец в виде некрасивого углубления. Кроме того, повышается риск занесения инфекции. Корочки должны отпадать самостоятельно.
Краснуха
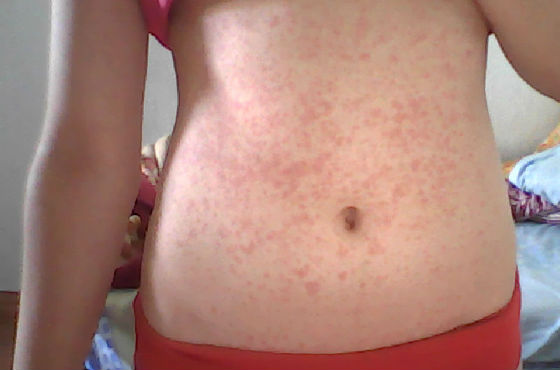
Первые клинические проявления краснухи схожи с обычным ОРЗ, что представляет определенные трудности для ранней диагностики. Наблюдается подъем температуры до 39°C, кашель, боль в горле. Затем появляется мелкая розово-красная пятнистая сыпь круглой или овальной формы. Начинается она с лица и шеи, в течение нескольких часов стремительно распространяется по телу.
Больше всего высыпаний локализуется в области поясницы, ягодиц, на сгибах рук и ног. Они не вызывают зуд и бесследно сходят спустя 4 дня после появления. При краснухе увеличиваются лимфатические узлы в области затылка.
Заболеванию подвержены малыши в возрасте от 6 месяцев до трех лет, не привитые вакциной КПК.
Корь
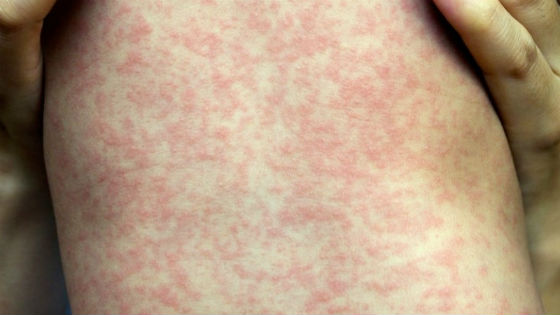
Корь начинается с лихорадки, покраснения, слезоточивости глаз, насморка, кашля. Через несколько дней на внутренней стороне щек образуются малиново-красные точки с белым основанием. Через время по всей поверхности тела появляется сыпь, вначале за ушами и на носу, на следующий день распространяется на шею, грудь, спину, а затем – на конечности. Ее элементы представляет собой плоские мелкие папулы неправильной формы, склонные к слиянию друг с другом.
На 4-й день болезни температура приходит в норму и высыпания начинают исчезать. Они темнеют, пигментируются, шелушатся и вызывают зуд. Пигментация сохраняется в течение 10 дней.
Заболеванию подвержены дети дошкольного и школьного возраста, которые не были ранее привиты вакциной КПК.
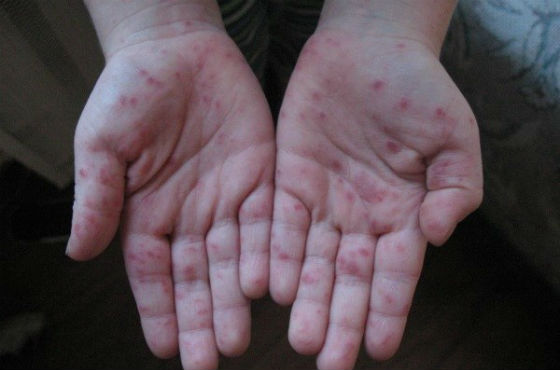
Скарлатина
Это инфекционная болезнь, вызванная патогенной бактерией гемолитический стрептококк. Характерными признаками скарлатины являются лихорадка, острая боль в горле, малиново-красный шероховатый язык («клубничный язык»), изменения в зеве и сыпь.
При скарлатине на второй день на коже появляются многочисленные маленькие красные точки диаметром 1-2 мм. Сначала они локализуются в зонах, где больше всего скапливается влага: в области подмышечных впадин, шеи, паха, локтевых и подколенных сгибах. Затем покрывают все тело, кроме носа и кожи возле губ. Имеют шершавую поверхность, могут вызывать зуд. Когда сыпь сходит, кожа на ее месте начинает сильно шелушиться.
Скарлатиной чаще всего болеют дети от 2 до 9 лет.
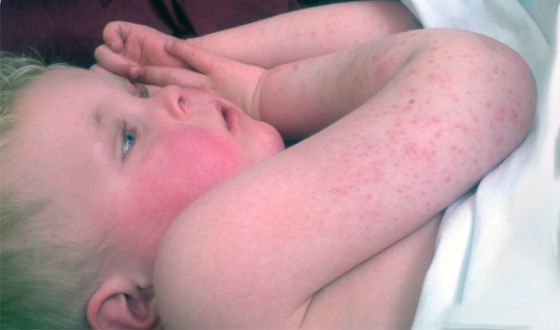
Детская розеола, или внезапная экзантема
Розеола вызывается вирусом герпеса 6-го или 7-го типа. Возникает преимущественно у малышей от 6 месяцев до 2-3 лет. Розеола начинается с внезапного подъёма температуры до 39-40°C, которая держится от 3 до 5 дней и плохо сбивается обычными жаропонижающими средствами. Другие симптомы отсутствуют, ребенок остается активным, не теряет аппетит.
На пятый день температура резко приходит в норму, а в течение суток на теле появляются розовые пятна. По внешнему виду они похожи на сыпь при краснухе. Сохраняются 4-7 дней, исчезают без шелушения и пигментации.
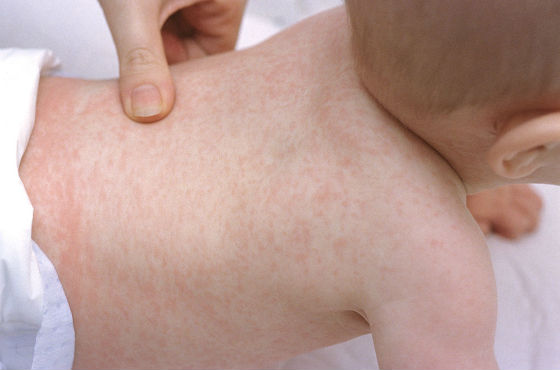
Инфекционная эритема
Заболевание возникает при инфицировании парвовирусами. Преимущественно поражает детей от 4 до 12 лет.
На начальной стадии отмечается повышение температуры тела до 38°C, слабость, сонливость, боли в мышцах и суставах, ломота, потеря аппетита. В течение следующих дней появляется ярко-красная сыпь на лице, теле, руках и ногах в виде ажурных кружев. В области носогубного треугольника ее элементы отсутствуют. Сыпь проходит спустя неделю, но при стрессах, эмоциональных переживаниях и физической нагрузке может периодически возвращаться.
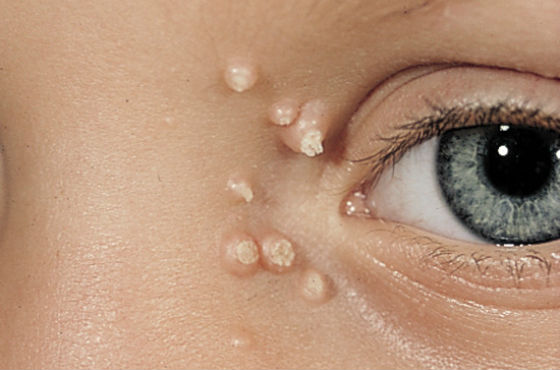
Контагиозный моллюск
Заболевание, вызванное вирусом из группы оспы. Контагиозный моллюск поражает кожу и слизистые оболочки. Встречается у детей от 1 до 10 лет, передается при непосредственном контакте с больным или через инфицированные бытовые предметы.
Заболевание сопровождается образованием плотных бугорков розового или телесного цвета с маленьким углублением в центре, в котором находится белая творожистая масса, выделяющаяся при надавливании. Диаметр элементов сыпи вначале составляет 1-2 мм, затем увеличивается до 5-7 мм. Они образуются по всему телу кроме стоп и ладоней. Самостоятельно не проходят и требуют специфического удаления.
Грибковые инфекции
Причиной сыпи на теле у ребенка также могут стать грибковые инфекции. К ним относятся стригущий лишай, трихофития, дерматомикоз. Высыпания имеют обычно кольцевидную форму, сухую чешуйчатую поверхность и вызывают сильный зуд.
У малышей, пользующихся памперсами, при недостаточном уходе и гигиене возможен грибковый пеленочный дерматит в виде красных бугорков в области подгузников.
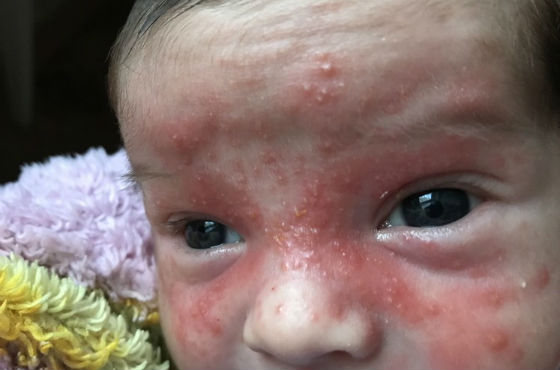
Аллергические реакции
Сыпь как результат аллергической реакции на раздражитель - частое явление у детей. В отличие от инфекционной сыпи, при аллергической нет повышения температуры тела, не снижается аппетит, не возникает слабости и сонливости.
Аллергия на коже у детей проявляется в виде крапивницы, контактного или атопического дерматита:
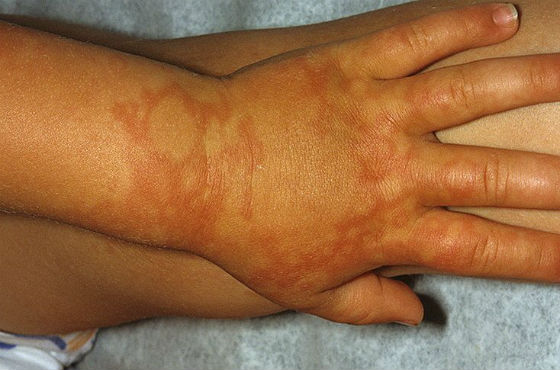
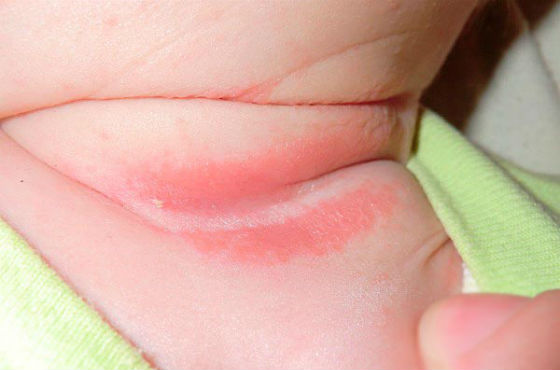
- Крапивница – это большие красные, слегка выступающие пятна на коже, похожие на ожоги крапивы. Они сопровождаются сильным зудом и отеком, могут сливаться друг с другом, образуя большие пятна. После исключения контакта с аллергеном крапивница сохраняется на теле от нескольких часов до пары дней, но проходит при приеме антигистаминных препаратов.
- При контактном дерматите клиническая картина зависит от индивидуальных особенностей кожи ребенка. Он может проявляться в виде красноты, шелушения, отечности, образования волдырей, мокнущих ранок, сопровождаться болью и зудом кожи.
- При атопическом дерматите сыпь чаще появляется на лице (щеки, лоб), шее, руках, на ногах. Она представляют собой покрасневшие, воспаленные и шелушащиеся участки кожи. В отдельных местах покрывается мокнущими корочками.
Спровоцировать аллергические высыпания способны высокоаллергенные продукты питания (цитрусовые, шоколад, мед, орехи, клубника и другие), лекарства, средства бытовой химии и другие вещества.
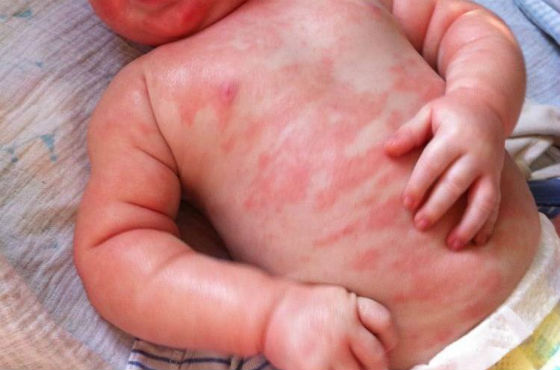
Опасная причина сыпи
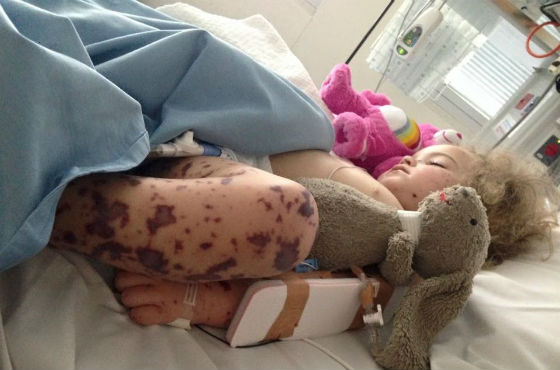
Чрезвычайно опасна сыпь при менингококковой инфекции. При инфицировании менингококком возможно заражение крови, проявляющееся кровоизлияниями на коже в виде пятен сине-красного цвета, высокой температуры, головных болей, ригидности мышц.
Это состояние представляет прямую угрозу для жизни. При отсутствии своевременной помощи гибель может наступить в течение суток с момента появления сыпи. При малейшем подозрении на такую болезнь необходимо немедленно вызвать скорую помощь или собственными силами срочно отвезти ребенка в инфекционную больницу.
Неинфекционные причины
Сыпь на коже также вызывают ошибки в уходе, недостаточная гигиена, неправильный подбор косметических средств по уходу.
У деток до года часто возникают опрелости, особенно в жаркое время года. Они выглядят как красноватые, плоские или слегка припухшие пятна в области подгузников. Доставляют ребенку дискомфорт и неприятные ощущения при смене памперса.
У грудных детей в течение первых месяцев жизни встречается акне новорожденных. Эта сыпь на теле по внешнему виду напоминает юношеские угри. Чаще всего она формируется на лбу, щеках и голове. Акне новорожденных не представляет опасности и проходит самостоятельно, не оставляя никаких следов.
В жаркую погоду у детей до 2 лет часто беспокоит потница. Эта сыпь представляет собой скопления красных пятнышек и возникает вследствие раздражения кожи из-за повышенного потоотделения. Чаще возникает на шее, спине, ягодицах, сгибах рук, ног, в подмышечных впадинах.
Лечение
Учитывая, что родителям довольно затруднительно самостоятельно определить, почему у ребенка возникла сыпь, лучше обратиться к педиатру. Врач проведет осмотр малыша, при необходимости назначит анализы, поставит диагноз и пропишет лечение.
Родители должны проанализировать изменения в уходе и питании ребенка на протяжении последних дней и рассказать о них врачу. Важно вспомнить, не контактировал ли малыш с больными людьми, обратить внимание на сопутствующие симптомы (кашель, насморк, температура, боль в горле, ухудшение аппетита и т. д.). Если они есть, сообщить с какой части тела начали появляться пятна, волдыри или прыщики, как быстро распространялись.
Обязательно вызвать врача при появлении сыпи в следующих случаях:
- возраст ребенка менее 6 месяцев;
- присутствует высокая несбиваемая температура;
- имеется рвота и тошнота;
- наблюдается сильная боль в животе, головная боль, боль в других частях тела;
- развивается отечность.
При вирусных инфекциях (корь, краснуха, ветрянка, розеола) специфической терапии не требуется. При необходимости врач назначит симптоматические препараты. При ветрянке элементы сыпи рекомендуется обрабатывать антисептическими средствами. При бактериальных (скарлатина) и грибковых инфекциях назначают антибактериальные и противогрибковые средства.
Если отмечается подъемом температуры выше 38°C, необходимо дать ребенку жаропонижающее на основе парацетамола или ибупрофена и обеспечить обильное питье. При тяжелом состоянии показан постельный режим.
Инфекционные заболевания, сопровождающиеся сыпью на теле, высоко заразны, поэтому необходимо на время ребенка изолировать из детских коллективов.
При ошибках в уходе (потница, опрелости, пеленочный дерматит), обеспечить более тщательную гигиену, одевать малыша так, чтобы ему не было жарко. Младенцам чаще устраивать воздушные ванны.
При аллергической сыпи важно выявить аллерген и по возможности устранить его из жизни ребенка. Может понадобиться прием антигистаминных препаратов, применение местных успокаивающих мазей и кремов, соблюдение диеты.